Cosa è la celiachia?
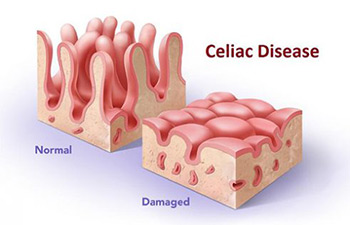
Villi intestinali sani e appiattiti dalla malattia (i villi sono delle estroflessioni che aumentano la superficie di assorbimento della mucosa enterica)
La celiachia (CD) è una malattia di natura autoimmune caratterizzata da un’infiammazione cronica dell’intestino tenue; in questa patologia si verifica un appiattimento dei villi dovuto – in soggetti geneticamente predisposti – all’azione irritante del glutine. In particolare ci si riferisce alle componenti proteiche ricche di gliadina e glutenina presenti nel frumento, nell’orzo e nella segale (1).
Il quadro clinico della malattia regredisce con l’esclusione del glutine dalla dieta, ristabilendo una condizione di normalità della mucosa precedentemente lesa.
Celiachia: malattia di natura autoimmune in forte espansione
La prevalenza in Italia della CD è stimata in 1 su 100 – 1 su 150 (400.000 individui), dei quali meno del 10% risultano diagnosticati (35.000 individui). La difficoltà diagnostica risiede anche nel fatto che esistono forme silenti e latenti, o per la presenza di sintomi extraintestinali o ancora di altre patologie autoimmuni che distolgono l’attenzione del clinico verso altre problematiche.
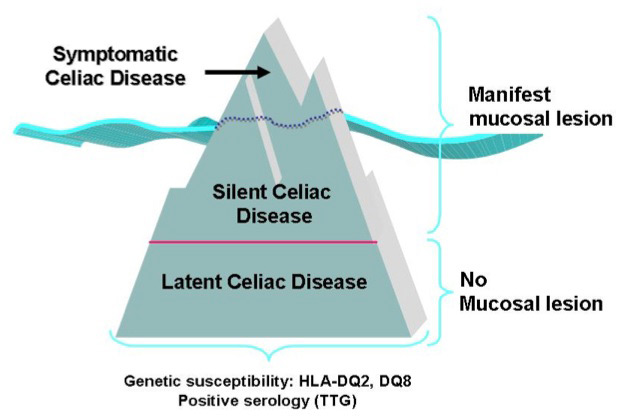
L’iceberg rappresenta le reali dimensioni della malattia celiaca.
Questo modello fu proposto negli anni 80 dall’epidemiologo britannico Logan ed è tutt’ora ritenuto valido (2)
In sintesi, il percorso di individuazione della malattia inizia con la ricerca nel sangue di anticorpi specifici. Per confermare poi i danni intestinali ai villi viene in genere eseguita una biopsia tramite gastro-duodenoscopia. Per questo motivo, se si sospetta di avere dei disturbi correlati al glutine, bisogna ricorrere a un percorso diagnostico seguito dal medico, senza escludere preventivamente il glutine in modo arbitrario o seguendo una moda del momento.
Un elemento anomalo negli ultimi anni è rappresentato dalla velocità di crescita della prevalenza di questa malattia autoimmune (come di altre). I dati USA indicano un raddoppio dei casi di CD ogni 15-20 anni che non può essere spiegato dal miglioramento dei metodi di screening o considerando come uniche due variabili in gioco la predisposizione genetica e l’esposizione al glutine.
Alcuni ricercatori stanno avanzando ipotesi che considerano il ruolo di altre variabili che predispongono alla malattia, quali l’indebolimento immunitario correlato al miglioramento delle condizioni igieniche (hygiene theory), il cambiamento dell’ecosistema intestinale nel suo complesso (definito microbiota) e l’alterazione della barriera intestinale. Questi fattori portano ad una perdita della tolleranza immunitaria responsabile delle reazioni innescate dalle proteine dei cereali contenenti glutine. Gli elementi chiave in questa visione più ampia risultano essere (3):
Predisposizione alla malattia: gli elementi chiave
- i fattori genetici ereditari che predispongono alla malattia;
- l’elemento ambientale scatenante ovvero l’esposizione al glutine;
- la funzione di barriera enterica meno efficiente con alterata permeabilità intestinale;
- i cambiamenti dell’ecosistema intestinale e le interazioni con l’organismo ospite;
- la perdita della tolleranza immunitaria e la reazione nei confronti del glutine.
Sappiamo che le prime fasi e i primi anni di vita rivestono un ruolo chiave per la formazione di un microbiota equilibrato. In particolare ricordiamo: il tipo di parto (naturale o cesareo), le infezioni ricorrenti, l’utilizzo eccessivo di antibiotici, l’allattamento al seno e l’alimentazione bilanciata e ottimale.
Ci si potrebbe chiedere come mai un alimento come il grano, che ha accompagnato l’uomo dagli albori della civiltà, sia da considerare un elemento in qualche modo da guardare con sospetto.
In chiave evoluzionistica, considerando che la storia della specie umana è iniziata da 2,5 milioni di anni, i grani contenenti glutine sono entrati nell’alimentazione umana “solo” 10.000 anni fa circa, con l’avvento dell’agricoltura. Questo lasso di tempo, seppur lungo, non ha permesso un completo adattamento genetico funzionale alla digestione di queste proteine. In particolare nell’intestino umano, mancano gli enzimi in grado di scindere alcune parti delle catene che compongono il glutine – dette polipeptidi; queste frazioni proteiche non completamente digerite possono innescare reazioni immunitarie che terminano in un attacco del tessuto dei propri villi enterici.
Ricordiamo che il glutine è una proteina che non ha un alto valore biologico in quanto è povera degli aminoacidi lisina e metionina. Dal punto di vista meccanico, le due frazioni gliadina e glutenina, formano una struttura collosa con caratteristiche ottimali per la lavorazione degli impasti, che consente una facile lievitazione di tutti i prodotti da forno.
| CEREALI/PSEUDOCEREALI E GLUTINE | |
|
CONTENGONO GLUTINE frumento, orzo, segale, farro, spelta, grani particolari (khorasan/kamut, timilia, senatore cappelli, ecc.). |
NATURALMENTE PRIVI DI GLUTINE* riso, mais, avena, grano saraceno, miglio, amaranto, quinoa, manioca/tapioca, teff. |
* Anche i prodotti di questa categoria, se non certificati, possono contenere glutine a causa di contaminazione che può avvenire nelle colture, nello stoccaggio o nelle lavorazioni successive. In caso di malattia conclamata, acquistare esclusivamente prodotti con certificazione, come ad esempio la spiga barrata.
Consigli da implementare nella dieta del celiaco
La dieta del celiaco può essere seguita senza problemi secondo lo stile della dieta mediterranea, con alla base verdure e frutta, poi cereali (in questo caso senza glutine) e legumi, frutta secca, proteine animali (in particolare quelle del pesce), formaggi e latte, se tollerati. Il condimento principe è l’olio extravergine d’oliva.
Bibliografia:
(1) Di Sabatino A., Corazza G.R. Coeliac disease. The Lancet. 2009, Volume 373, No. 9673, p1480–1493
(2) West J, Logan RF, Hill PG, Khaw KT. The iceberg of celiac disease: what is below the waterline? Clin Gastroenterol Hepatol. 2007 Jan;5(1):59-62.
(3) Leonard M.M., Camhi S, Huedo-Medina T.B., Fasano A. Celiac Disease Genomic, Environmental, Microbiome, and Metabolomic (CDGEMM) Study Design: Approach to the Future of Personalized Prevention of Celiac Disease. Nutrients. 2015 Nov; 7(11): 9325–9336.
(4) Simpson S, Thompson T. Nutrition assessment in celiac disease. Gastrointest Endosc Clin N Am. 2012 Oct;22(4):797-809. doi: 10.1016/j.giec.2012.07.010.
Articolo a cura di
Dr. Francesco Bonucci – Biologo Nutrizionista
I consigli alimentari presenti nell’articolo non sono da intendersi sostitutivi di un piano alimentare personalizzato e sono da adattare ai casi specifici.
Foto: 123RF Archivio Fotografico | ©szefei, 37780087, 2017-03-08