Benessere intestinale: il sistema della BARRIERA
Il nostro corpo interagisce con l’ambiente esterno attraverso gli organi epiteliali che rappresentano delle vere e proprie strutture difensive organizzate a protezione dell’organismo dagli agenti esterni.
Uno di questi è il tratto intestinale che agisce come una barriera selettivamente permeabile, con una doppia funzione: (1) proteggere da danni e infezioni e (2) garantire il passaggio di nutrienti, elettroliti e acqua, necessari al sostentamento dell’organismo.
Molteplici LINEE DI DIFESA INTESTINALI
Analogamente ad una città fortificata da una cinta muraria e protetta da un esercito pronto ad intervenire in caso di “attacco nemico”, la barriera intestinale è strutturata in modo da neutralizzare un agente lesivo evitandone la diffusione attraverso la mucosa e il torrente sanguigno.
La parete intestinale è organizzata in diverse linee di difesa, di tipo biochimico e cellulare, che agiscono in modo simultaneo e sequenziale (vedi figura [1]) in modo da prevenire l’adesione e la penetrazione dei batteri patogeni, differenziandoli dai commensali verso cui viene mantenuta la cosiddetta tolleranza immunologica.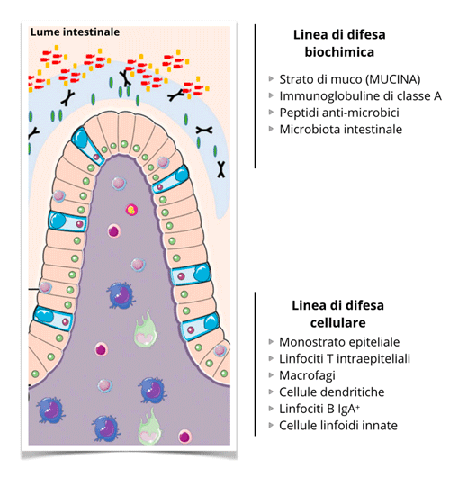
Nel lume intestinale l’epitelio è protetto da uno strato di mucina, una glicoproteina che funge da barriera fisica per la sua consistenza vischiosa, e dalle immunoglobuline di classe A (IgA), anticorpi deputati alla neutralizzazione di antigeni microbici estranei a livello delle mucose. Il lume intestinale ospita anche i batteri commensali (microbiota) che competono con i patogeni per lo spazio e le risorse energetiche e, in simbiosi con gli enterociti, assicurano il funzionamento e l’integrità della barriera stessa.
La linea di difesa cellulare è costituita da uno strato di cellule epiteliali inframmezzate da linfociti T intraepiteliali “sentinella”.
Oltre il monostrato cellulare, c’è la lamina propria densamente popolata da cellule dell’immunità innata (macrofagi, cellule dendritiche e cellule linfoidi innate) e acquisita (linfociti B IgA-secernenti).
A confermare l’importanza di questo avamposto di difesa immunitaria c’è il fatto che il tessuto linfoide associato alla mucosa intestinale (in inglese GALT gut associated lymphoid tissue) contiene circa il 70% delle cellule immunitarie di tutto l’organismo.
INFIAMMAZIONE COME MECCANISMO DI RICONOSCIMENTO E DIFESA
Il sistema di allerta e intervento per neutralizzare l’agente patogeno è attivato dall’infiammazione che permette la messa in campo di meccanismi di riconoscimento e difesa mediati dalle cellule epiteliali ed immunitarie in un ben definito ordine e sequenza. L’obiettivo finale è l’eliminazione dell’agente lesivo e il ripristino della condizione iniziale mediante riparazione del tessuto.
Tutto questo processo è estremamente dispendioso per l’organismo ed è per questo che, con l’evoluzione, l’organizzazione delle multiple linee di difesa, biochimica e cellulare, è stata mantenuta: può infatti sembrare ridondante ed eccessiva, ma la prevenzione dell’infezione è energicamente molto più favorevole per l’organismo rispetto all’attivazione (e spegnimento) del processo infiammatorio in caso di dover “dichiarare guerra” all’intruso.
Inoltre, c’è da considerare che l’infiammazione stessa, se non adeguatamente controllata dal processo di risoluzione e riparazione della barriera, può persistere e cronicizzarsi andando a ripercuotersi:
· sulle “cerniere” di giunzione (tight junctions) fra un enterocita e l’altro che garantiscono l’integrità fisica del monostrato cellulare
· sulla composizione della comunità di batteri commensali la cui biodiversità è necessaria al mantenimento dell’integrità della barriera intestinale
· sulle cellule del sistema immunitario che possono mantenersi in uno stato di attivazione continua (infiammazione cronica), perpetuando il ciclo danno tissutale – infiammazione – danno tissutale.
INTEGRITÀ INTESTINALE COMPROMESSA? QUALI CONSEGUENZE?
 La compromissione dell’integrità strutturale e funzionale della barriera intestinale, favorisce lo sviluppo di uno spettro variegato di malattie infiammatorie intestinali (IBD – intestinal bowel diseases). Inoltre, l’aumento della permeabilità associato ad uno stato infiammatorio cronico è correlato con l’apparizione di numerosi sintomi e patologie come:
La compromissione dell’integrità strutturale e funzionale della barriera intestinale, favorisce lo sviluppo di uno spettro variegato di malattie infiammatorie intestinali (IBD – intestinal bowel diseases). Inoltre, l’aumento della permeabilità associato ad uno stato infiammatorio cronico è correlato con l’apparizione di numerosi sintomi e patologie come:
· infezioni genitourinarie ricorrenti
· intolleranze alimentari
· fatica cronica
· sclerosi multipla
· epatopatia steatosica non-alcolica (NAFLD)
· problemi della pelle, come acne, eruzioni cutanee o eczema
· psoriasi
· dolori articolari
· celiachia
· asma
· obesità
Negli ultimi anni si sta assistendo ad un aumento dell’incidenza di condizioni patologiche correlabili ad un’alterata funzione intestinale, suggerendo un coinvolgimento di fattori ambientali.
Cosa possiamo fare per prenderci cura del nostro intestino?
Non alimentiamo l’infiammazione!
L’alimentazione è sicuramente il primo fattore da considerare per garantire un buon funzionamento della barriera intestinale. Nella letteratura scientifica esistono molti studi su modelli animali e in vitro mirati a valutare gli effetti dei macronutrienti sull’integrità fisica del monostrato degli enterociti mediante il mantenimento e la protezione delle giunzioni cellula-cellula. In alcuni casi, come quello dell’amminoacido glutammina, anche diversi studi clinici hanno valutato gli effetti di una sua supplementazione sulla permeabilità intestinale attraverso il test non invasivo del rapporto lattulosio/mannitolo nelle urine e la valutazione dell’attività intestinale. Tuttavia, in generale, i dati favorevoli dagli studi in vitro non sono stati traslati all’applicazione clinica.
Un importante aspetto che possiamo considerare nella definizione delle nostre scelte alimentari, è la salute del microbiota intestinale. Garantire la diversità delle popolazioni di batteri commensali e l’apporto di substrati energetici adeguati al loro sostentamento permette di avere un effetto positivo sull’integrità funzionale e sulla solidità dell’architettura della barriera.
Se però rivolgiamo la nostra attenzione al benessere delle componenti della linea di difesa cellulare della barriera intestinale, attraverso l’alimentazione possiamo puntare a garantire un’efficace risposta delle cellule immunitarie in caso di aggressione di un agente esterno.
La risposta immunitaria innescata dall’infiammazione è un processo fisiologico che deve essere commisurato alla necessità di difesa dell’organismo: una volta neutralizzato l’agente lesivo, infatti, deve disattivarsi per garantire il ripristino delle normali funzioni tissutali.
LA SCELTA DEI GRASSI PER UNA RISPOSTA EQUILIBRATA
La predisposizione all’attivazione di un’adeguata risposta infiammatoria e il suo equilibrio con il processo di risoluzione (spegnimento) è possibile garantirlo attraverso l’assunzione di acidi grassi polinsaturi (PUFA) omega-6 e omega-3 con la dieta.
Gli acidi grassi PUFA, infatti, inseriti nelle membrane cellulari, vengono rapidamente liberati nell’ambiente intracellulare quando è necessario produrre molecole che inducono o risolvono l’infiammazione*.
L’assunzione degli acidi grassi essenziali acido linoleico (omega-6) e acido alfa-linolenico (omega-3), semiessenziali (EPA e DHA, omega-3) ed il corretto funzionamento delle vie di trasformazione enzimatiche endogene che li riguardano, permette di regolare l’equilibrio dei precursori lipidici PUFA nella membrana cellulare e quindi l’equilibrio proinfiammatorio e risolutorio.
Questo permetterà un’adeguata risposta dell’organismo, senza essere esagerata da causare essa stessa danni contro i tessuti che dovrebbe proteggere.
Lo studio di migliaia di profili lipidomici ha permesso di evidenziare che
- l’eccesso di acido arachidonico,
- lo squilibrio omega-6/omega-3
- la carenza di acido eicosatrienoico (DGLA, omega-6) e di acido docosaesaenoico (DHA, omega-3)
rappresentano i più frequenti squilibri della composizione di membrana dell’eritrocita maturo riscontrabili nella popolazione italiana [2]. Questi squilibri si ripercuotono sulla predisposizione del sistema immunitario ad attivare e mantenere un tipo di risposta, infiammatoria o risolutoria dell’infiammazione. In quest’ottica, molti cibi assumono la connotazione di alimento funzionale, se consideriamo che, oltre al loro valore nutrizionale, essi possono modulare una funzione fisiologica che, se sbilanciata, induce e supporta il mantenimento di condizioni patologiche.
Risulta quindi estremamente significativo, in caso di problematiche intestinali, valutare lo stato dell’equilibrio delle piste PUFA omega-6 e omega-3 nel lipidoma di membrana dell’eritrocita maturo. Ciò permette di intervenire, se necessario, attraverso una supplementazione ad hoc studiata sul profilo unico della persona e il miglioramento delle abitudini alimentari in modo che il cambiamento si integri nella vita del paziente e i benefici sulla barriera intestinale persistano negli anni.
*A ricordarci il ruolo centrale delle molecole risolutrici ci sono i loro stessi nomi: i derivati degli acidi grassi omega-3 sono stati infatti battezzati con i nomi di protectine e risolvine!
[1] Figura adattata da Thoo L et al. Cell Death and Disease (2019) 10:849
[2] n=5506, campione rappresentativo della popolazione italiana secondo ISTAT, banca dati Lipinutragen
Ulteriori letture sul nostro BLOG LipiMagazine
“Benessere intestinale: microbioma e salute“
“L’alimentazione un importante attore nella sindrome del colon irritabile“
“La salute comincia dalla spesa“
“Autoimmunità e alimentazione“
“Omega-3 alleati del sistema immunitario”
Per approfondire:
Farré R et al. “Intestinal permeability, inflammation and the role of nutrients”. Nutrients 2020, 12(4), 1185.
Suzuki T. “Regulation of the intestinal barrier by nutrients: The role of tight junctions” Anim Sci J. 2020, 91:e13357.
Thoo L et al. “Keep calm: the intestinal barrier at the interface of peace and war”Cell Death and Disease 2019, 10:849
Articolo a cura del Gruppo redazionale di Lipinutragen
Le informazioni riportate non devono in alcun modo sostituire il rapporto diretto tra professionista della salute e paziente.
Foto: 123RF Archivio Fotografico: 156965947 ©thitarees / 123rf.com | 143676848 ©Elnur Amikishiyev / 123rf.com