Le caratteristiche dell’infiammazione
L’infiammazione è un meccanismo fisiologico di protezione che il nostro organismo usa per rispondere ad un insulto esterno e per cercare di sopravvivere ad esso.
A partire dalla prima descrizione “calor, rubor, tumor, dolor et functio laesa” (calore, arrossamento, tumefazione, dolore, alterazione funzionale) [1], oggi sappiamo che l’infiammazione è un processo estremamente complesso, poiché richiede l’intervento di molti tipi cellulari che COMUNICANO E SI COORDINANO attraverso la produzione di molecole di segnalazione, con lo scopo eliminare l’agente lesivo, riparare il danno e tornare allo stato iniziale di equilibrio (che si definisce allostatico).
L’INFIAMMAZIONE DI PER SÈ NON DEVE ESSERE CONSIDERATA UNA MALATTIA, ma una risposta fisiologica necessaria che ci aiuta a reagire a un evento esterno, che sia un patogeno ma anche un fattore “stressante”, permettendo al nostro organismo di adattarci alla nuova realtà e ritrovare l’equilibrio. E’ per questa ragione che dobbiamo assicurarci che il processo infiammatorio funzioni alla perfezione.
Le cellule del sistema immunitario e le fasi dell’infiammazione
Tutti gli organi del nostro corpo ospitano o si trovano nelle immediate vicinanze di “postazioni sentinella” in cui stazionano le cellule del sistema immunitario pronte ad intervenire in caso di necessità. Ad esempio, in un precedente articolo abbiamo visto come l’epitelio intestinale sia fisicamente e funzionalmente integrato ad una barriera immunitaria strutturata in vari livelli di protezione (fisica, chimica e cellulare).
Quando necessario, l’intervento sul luogo dell’infezione delle cellule del sistema immunitario è un evento rapido e ben scandito nelle sue fasi, quella di inizio e quella di fine. Infatti, la risposta che il nostro organismo mette in atto in caso di necessità è così potente e distruttiva che è necessario che sia attentamente controllata e limitata, sia nel tempo che nello spazio, poiché, altrimenti, può distruggere il tessuto che inizialmente avrebbe dovuto proteggere.
Le due fasi dell’infiammazione, quella di ATTIVAZIONE e quella di RISOLUZIONE (“resolution” in inglese) sono strettamente correlate fra di loro da una relazione di dipendenza: il corretto avvio della prima determina, nel momento appropriato, l’avvio della seconda e, con essa, la riparazione e rigenerazione del tessuto.
Entrambe queste fasi sono messe in atto dagli stessi tipi cellulari: neutrofili, macrofagi, cellule della matrice extracellulare, cellule dell’endotelio vascolare, linfociti T, linfociti B. Ognuna di queste cellule ha un ruolo immunoregolatore che non è definito a priori, ma dipende dalle molecole di segnalazione presenti nello spazio in cui si trova ad agire, alcune ad azione proinfiammatoria, altre ad azione antinfiammatoria/risolutoria.
Un classico esempio è quello del macrofago, cellula del sistema immunitario deputata a “mangiare” altre cellule, è in grado di eliminare detriti, cellule morte e cellule patogene (macrofago proinfiammatorio cosiddetto “M1”), per poi stimolare la formazione di nuove cellule e nuovo tessuto vascolare nella fase di rigenerazione del tessuto (macrofago antinfiammatorio “M2”).
La mancata risoluzione dell’infiammazione
Come in ogni processo biologico, la parola d’ordine è equilibrio e controllo. Dal momento che l’obiettivo della fase acuta è quello di eliminare l’agente lesionante e pulire il “campo di battaglia”, una volta eliminata la minaccia, l’intervento delle cellule del nostro sistema immunitario deve terminare. L’incapacità del nostro organismo di spegnere il processo infiammatorio è il risultato dello squilibrio fra attivazione infiammatoria e risoluzione ed è una delle principali cause dell’insorgenza di malattie croniche come l’artrite reumatoide, il lupus eritematoso sistemico, la broncopneumopatia cronica ostruttiva (BPCO) o l’aterosclerosi.
In aggiunta, negli ultimi decenni, si è osservato che determinati fattori sociali, ambientali e anche comportamentali sono correlati all’indebolimento della fase di risoluzione dell’infiammazione, portando così a far aumentare l’incidenza di stati patologici legati ad una condizione di infiammazione cronica (cioè prolungata nel tempo) di basso grado.
Uno stato infiammatorio cronico a livello sistemico si configura quindi come un fattore di rischio per patologie cardiovascolari e dislipidemiche e, per i meccanismi molecolari e cellulari coinvolti che oggi conosciamo, un fattore di incremento o aggravante negli stati immunitari (e autoimmunitari), degenerativi e metabolici (figura [2])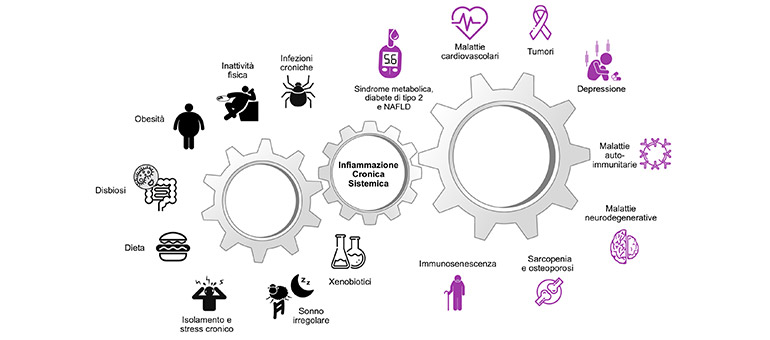
È (anche) una questione di grassi
In un’ottica di prevenzione, ma anche di supporto al trattamento negli stati patologici, sicuramente possiamo agire su diversi fronti attraverso opportune modifiche al nostro stile di vita. Questo per evitare che si metta in moto l’ingranaggio dell’infiammazione cronica sistemica.
Uno di questi fronti è rappresentato dalle scelte alimentari, in special modo nel controllo dell’apporto dei grassi con la dieta poiché essi sono i precursori delle molecole di segnalazione con cui le cellule del sistema immunitario comunicano nelle varie fasi infiammatorie.
– ACIDI GRASSI SATURI: il nostro organismo può sintetizzare acidi grassi saturi se c’è bisogno, per cui in generale, non c’è necessità di assumerli dalla dieta. Un consumo eccessivo di grassi saturi agisce direttamente favorendo l’infiammazione attraverso meccanismi molecolari dell’immunità innata molto conservati durante l’evoluzione.
– ACIDI GRASSI OMEGA-6: sono considerati proinfiammatori poiché a partire dall’acido arachidonico vengono sintetizzate le molecole proinfiammatorie della fase acuta infiammatoria.
> Attenzione a generalizzare! Dall’acido arachidonico si genera anche il segnale di STOP dell’infiammazione (una molecola che si chiama Lipossina A4), per cui è estremamente cruciale che l’acido arachidonico sia presente nelle membrane cellulari in quantità adeguate, né troppo, né poco.
Inoltre, nella famiglia omega-6 c’è anche l’acido diomo-gamma-linolenico (DGLA) che ha diversi ruoli nella regolazione dell’equilibrio di risposta pro-/antinfiammatoria così come nella capacità delle nostre cellule immunitarie di reagire in caso di necessità.
– ACIDI GRASSI OMEGA-3 (EPA e DHA): sono i precursori di molecole risolutorie dell’infiammazione dal nome evocativo di protectine e resolvine.
> Attenzione a generalizzare! Il loro ruolo centrale nella risoluzione dell’infiammazione ci può far confondere e pensare che gli omega-3 siano la panacea per qualsiasi disturbo. In realtà, l’assunzione di omega-3 senza che vi sia una necessità reale crea forti squilibri sia nel sistema di protezione immunitaria che nell’equilibrio ossido-riduttivo dei tessuti.
Puntare all’equilibrio di membrana
L’equilibrio, in termini di quantità e tipologia degli acidi grassi deve essere studiato nelle membrane cellulari poiché è da lì che le cellule prendono il DGLA, l’acido arachidonico, l’EPA e il DHA e li trasformano nelle molecole di segnalazione proinfiammatoria o risolutoria. L’equilibrio nella membrana si traduce in una adeguata risposta infiammatoria.
[1] Celsus Aulus (Aurelius) Cornelius (30 a.C.-45 d.C) e Claudius Galenus (129 d.C—ca. 200 d.C.)
[2] Figura adattata da Furman D. et al. Nat Med. (2019) 25(12): 1822–1832
Per approfondire
LIBRO: Dalla parte dei grassi. Lipidomica in cucina; perché i grassi non sono tutti uguali e dobbiamo conoscerli” della Dr.ssa Carla Ferreri, Primo Ricercatore CNR e Direttore Scientifico di Lipinutragen
Articolo a cura del Gruppo redazionale di Lipinutragen
Le informazioni riportate non devono in alcun modo sostituire il rapporto diretto tra professionista della salute e paziente.
Foto: 20902133 : @pogonici / 123rf.com